在台灣,60歲以上的人口中有16%的人患有骨質疏鬆症。其中又有80%為女性,原因是女性停經之後,骨質會快速流失。初期的骨質疏鬆症不會有任何的症狀,等到因為骨折而發現患有骨質疏鬆症時,通常都是到了相當嚴重的地步了,也因此被稱為「隱形的殺手」。
本文重點
- 症狀
- 原因
- 高風險族群
- 骨折風險
- 預防骨質疏鬆
- 骨質疏鬆藥物
骨質疏鬆症狀
較嚴重的骨質疏鬆有可能出現腰酸背痛、駝背或身高變矮等。這些症狀有可能是脊椎變形所造成,必須馬上就醫檢查。以免發生脊椎骨折、手腕骨折、髖骨骨折等狀況。
骨質疏鬆症原因
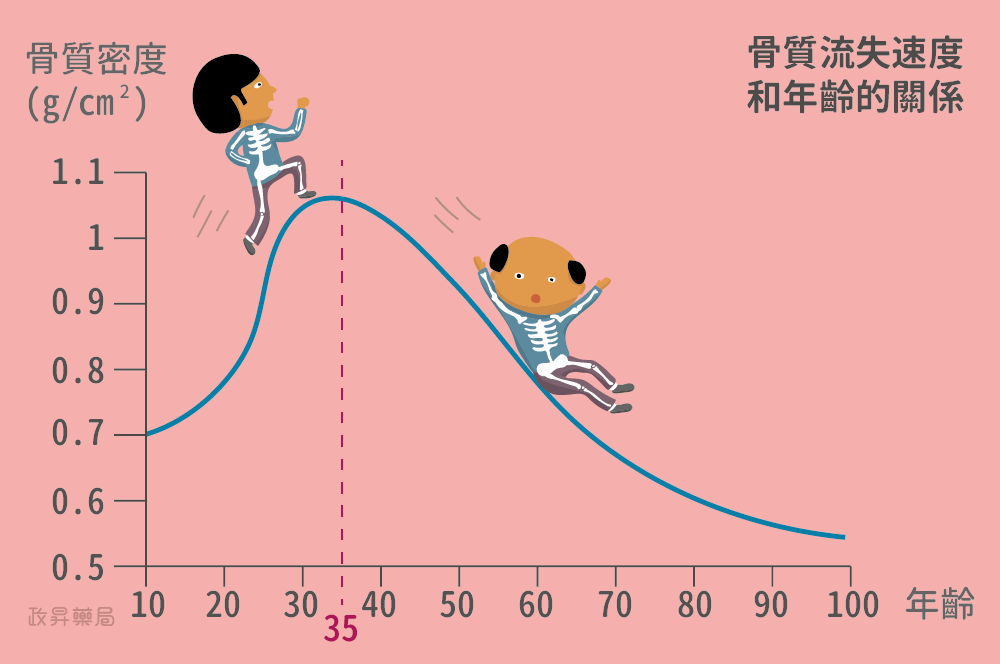
骨骼是一種不斷新陳代謝的組織,其中的「造骨細胞」負責製造新的骨質,而「蝕骨細胞(破骨細胞)」則將老廢的骨質代謝掉。在年輕時,人體的造骨細胞活躍程度大於蝕骨細胞,因此骨質總量和骨質密度可以不斷提升。到了30~35歲左右,骨質密度達到一個高峰,往後造骨細胞的活躍程度就低於蝕骨細胞,也就是骨質會以每年0.5~1%的速度開始流失,50歲起會流失更快,每年以1~3%的速度流失。
哪些人該接受骨質密度檢查?
65歲以上的女性、70歲以上的男性,或是骨折高風險族群,如服用會降低骨質密度的藥物、在低衝擊力下就發生骨折的人,都建議接受檢查。
骨質密度分級
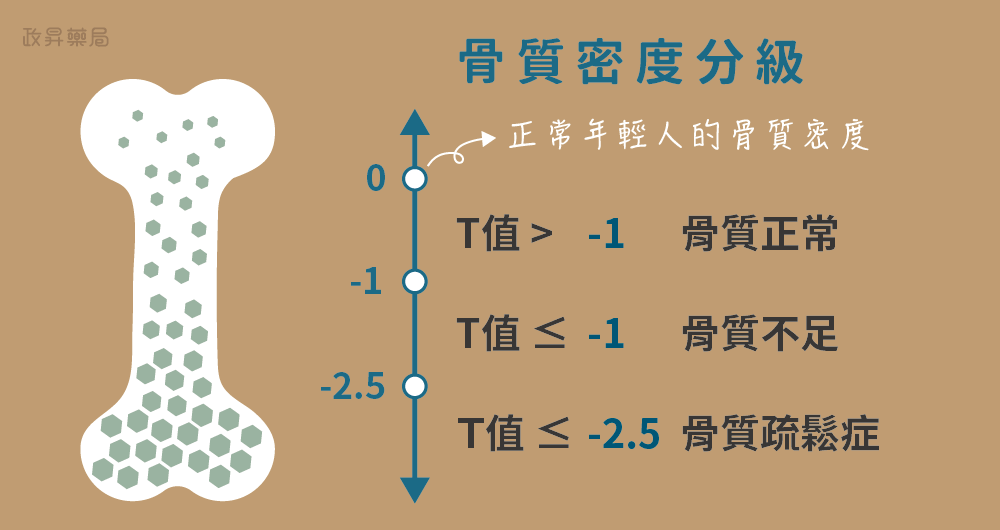
骨質密度檢查會得到一個T值,T值如果等於0代表骨質密度相當於健康年輕人的平均值。當T值介於-1和1之間,表示骨質密度正常。如果是在-1和-2.5之間,代表骨質密度偏低。如果是小於-2.5則代表患有骨質疏鬆症。
高風險族群
停經後婦女
女性更年期之後,由於體內可抑制蝕骨細胞活性的雌激素迅速降低,因此骨質會迅速流失。加上女性原本的骨架和骨質量就比男性小,因此更容易罹患骨質疏鬆症。
家族病史
父母有其中一方患有骨質疏鬆症,其子女罹患骨質疏鬆的機率是一般人的兩倍。
高齡
過了35歲以後,骨質會隨著年齡增長而加速流失。
生活習慣不良
鈣攝取不足、較少曬太陽、運動量不足、咖啡飲用過量。
吸菸
尼古丁一方面會降低造骨細胞的活性,另一方面會使腸道吸收鈣質的能力下降,導致骨質加速流失。
內分泌失調
如甲狀腺亢進、腎上腺皮質過高、性腺功能低下都會加速骨質流失。
其他疾病影響
糖尿病、類風濕性關節炎、帕金森氏症、中風等。
藥物影響
長期服用類固醇藥物,或其他會影響骨質密度的藥物。
預防骨質疏鬆
最好的治療方式就是從預防著手。世界骨質疏鬆基金會指出:如果能在年輕時多增加10%的骨質密度,可以延緩13年發生骨質疏鬆的機率。
飲食
「鈣質」和「維生素D」的攝取是預防骨質疏鬆症的兩大重點,鈣質是人體骨骼最主要的成份,而維生素D可以幫助人體吸收鈣質以及幫助骨頭鈣化。
牛奶是鈣質最主要的食物來源,但是亞洲人飲食習慣較少飲用牛奶或食用乳製品,因此鈣質攝取不足的現象比西方人嚴重。台灣七歲以上族群,平均鈣質攝取量只達國人膳食營養素參考攝取量(DRIs)的38~58%。而有超過6.6成的台灣人,體內維生素D不足。
除了牛奶和乳製品以外,小魚乾、豆類、傳統豆腐、深色蔬菜等都含有豐富的鈣質。如果無法從飲食中攝取足量的鈣質和維生素D,也可以考慮用營養補充品額外補充,來提高骨質密度。補充鈣片時有以下幾點應注意:
由於人體吸收鈣的效率有限,補充鈣片時應注意,每次不超過500~600毫克,每天不超過1500毫克
建議同時服用維生素D增加鈣質的吸收
如果服用鈣片會引起脹氣、便秘,可以在服用前多喝水,或是隨餐服用。
鈣片服用應與其他藥物間隔1~2小時。
負重運動
負重運動或是阻力運動對於強化骨質有正面的影響。例如重量訓練、快走、慢跑、跳繩等。一般認為衝擊性較小的游泳,對於增加骨質密度則沒有明顯幫助。
當骨骼受力增加時,會刺激骨骼生長因子,加上運動也能促進鈣質的吸收,因此對於增加骨質密度有正面的影響。研究指出,不管是年輕人或老年人,進行重量訓練都能使骨質密度增加。
若本身已經是骨質疏鬆症患者,則不建議進行強度太高的重量訓練或阻力訓練,應先與醫師討論適合自己的運動項目和強度。
骨折風險
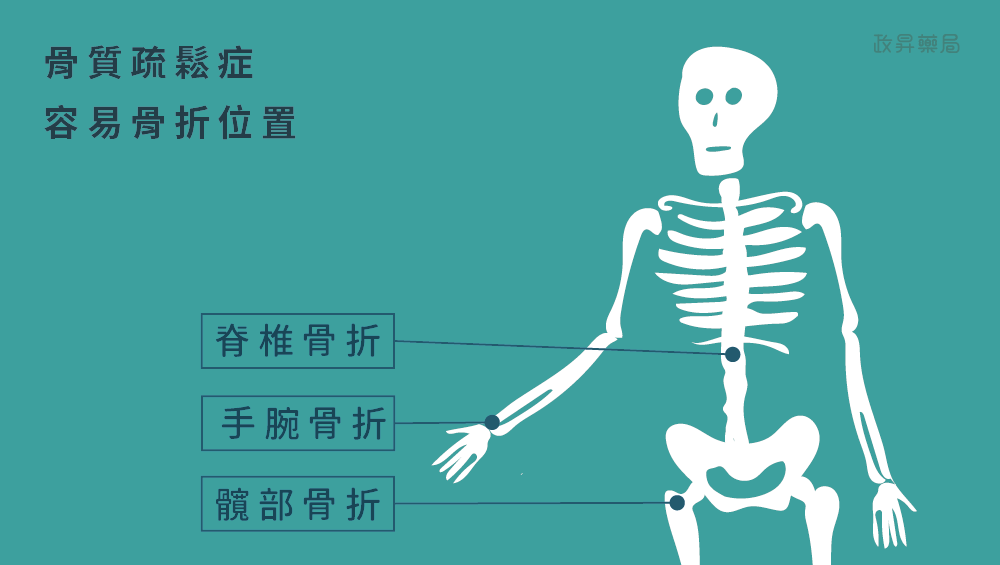
骨質疏鬆症最容易發生的骨折為脊椎壓迫性骨折、髖骨骨折以及手腕骨折。
脊椎骨折
骨質疏鬆症患者最常發生的骨折是脊椎壓迫性骨折,佔所有骨質疏鬆症骨折的一半以上。多數是脊椎體受到壓迫變形,可能會造成身高變矮、駝背、背部疼痛等症狀。若是嚴重的骨質疏鬆或是受到的外力衝擊過大,也有可能造成爆裂性骨折或是位移性骨折。
脊椎壓迫性骨折,若沒有儘早接受治療,有可能會壓迫到神經,造成劇烈疼痛、肢體無力、甚至大小便失禁等症狀。
髖部骨折
根據國際骨質疏鬆症協會在2012年公佈的資料顯示,台灣髖部骨折的發生率為亞洲第一。髖部骨折經常導致需長期臥床。台灣健保資料庫顯示,髖部骨折後一年內死亡率近兩成,主要原因為長期臥床引發感染。
根據研究統計,髖部骨折手術治療可以降低日後併發症的風險,以及降低死亡率。手術後應積極復健,儘量降低臥床時間,以降低感染風險。
手腕骨折
許多手腕骨折是因為跌倒時反射性地用手掌去撐地而骨折,最常發生在遠端橈骨,相當於一般人戴手錶的位置。經常會合併周邊組織的傷害,如手腕韌帶受傷、遠端橈尺關節脫位、舟狀骨骨折。需要積極治療和復健,以免產生永久性後遺症。
預防跌倒
隨著年紀變大,老人跌倒的機率也會升高。老年人有可能因為視力不良、步行障礙、藥物影響、肌無力、肢體不協調、暈眩等因素而增加跌到風險。
家中若有長輩需格外留意居家環境,如照明度、地面平整度、日常動線是否有堆放雜物、樓梯是否堅固、是否有防滑設施、浴廁是否須加裝扶手。
另外服用藥物時,需特別注意因為藥物副作用而增加跌倒的風險,如糖尿病藥物可能造成低血壓頭暈,鎮靜安眠藥有可能會造成頭暈、肌肉無力,有些憂鬱症藥物可能會造成頭暈、視線模糊、注意力不集中等副作用。
骨質疏鬆藥物
研究指出,骨質疏鬆症患者接受藥物治療,可以有效增加骨質密度、降低骨折風險以及降低死亡率。而病友是否持續規律服藥,是治療成敗的關鍵。美國梅約醫學中心的研究指出,骨質疏鬆症的婦女,如果服藥順重性低於50%,效果等同沒有服藥。
雙磷酸鹽藥物(Bisphosphonate)一年打一針?
雙磷酸鹽藥物是目前最主流的骨質疏鬆用藥,其作用主要是抑制蝕骨細胞活性,減緩骨質流失速度,達到增加骨質密度的效果。口服藥物的劑型有每天一次、每週一次到每月一次,針劑則有每三個月一次,到每年只要打一針的劑型,相較之下更不容易因為忘記服藥而影響療效。
約有10%的病友在施打長效型雙磷酸鹽類藥物後會出現短暫肌肉痠痛、發燒等副作用,不過只會發生在施打後兩三天內,也可以事先服藥預防副作用。
一項針對停經骨質疏鬆婦女的大型研究指出,接受第三代雙磷酸鹽類藥物(一年一針)治療可降低7成的脊椎骨折、4成的髖骨骨折風險,同時能減緩患者腰痠背痛和身高變矮的機率。
近年來有牙科醫師懷疑一些下顎骨壞死的個案和使用雙磷酸鹽類藥物有關,不過醫界尚未確認兩者的關係,其發生率僅約萬分之一,目前醫界仍然相當肯定雙磷酸鹽藥物的安全性。另外腎功能不佳的病人,不建議使用雙磷酸鹽類藥物。藥物使用須由醫師評估各種因素,給予最適合病友的治療方案。
雌激素類藥物
雌激素有減緩骨質流失、增加骨質密度的作用,但也可能會增加其他疾病的風險,如乳癌、子宮內膜癌、心臟病、腦中風。近年有另外一種類雌激素藥物,是一種雌激素的衍生物,可以選擇性地只作用在骨骼,而不會作用在乳房、子宮,甚至有降低乳癌風險的效果。
抑鈣素(Calcitonin)
抑鈣素能抑制蝕骨細胞活性,減緩骨質的流失。另一方面由於可以減緩疼痛,所以對於因為骨質疏鬆引起的疼痛也有效果。
文/圖:Daco
Reference:衛福部國民健康署





