在台灣較常見的皮膚癌可分為三種類型,發生比率最高的「基底細胞癌」,大約佔 45%~50%。其次是「鱗狀細胞癌」」,約佔25%。早期發現的話這兩種皮膚癌治癒率都很高。第三常見的「黑色素細胞癌」約佔4%~7%,是惡性程度很高的皮膚癌,佔了皮膚癌去世患者的3/4。
常見皮膚癌種類
基底細胞癌
發生比率:45%~50%
好發部位:臉、頸、手等較常受陽光照射的部位。
好發族群:膚色較白、眼珠淡色、毛髮淡色、經常日曬。
危險因子:日曬過度
症狀:紅色、肉色或黑色的隆起,質地硬、皮薄,會逐漸變大,周圍可見微血管擴張,不會有疼痛感。有時會反覆潰瘍出血、結痂。
基底細胞癌通常不會轉移到其他部位,生長緩慢,不痛不癢。但如果置之不理的話有可能會從皮膚往內部延伸,侵犯結締組織和骨頭,導致肢體變形。若入侵神經會導致局部神經遭破壞。當腫瘤發展過大,也會增加手術上的困難度。
早期治療的話,治癒率幾乎百分之百。若發現得早,腫瘤還很小,門診手術即可處理。治療結束後仍須定期追蹤觀察,因為有 36%~50%的患者,有可能再次出現基底細胞癌。
鱗狀細胞癌
發生比率:約25%
好發部位:臉、耳、唇、前臂、小腿
危險因子:經常日曬、接觸化學物質、長期受放射線照射、「日光性角化症」癌變。
(「日光角化症」為長期照射陽光而出現棕色或紅色的斑塊)
症狀:隆起的鱗狀硬塊,顏色通常偏紅,有時會出血、泛紅、角質化脫屑,容易有搔癢感。經常發展為蕈狀腫塊。
鱗狀細胞癌早期治療以手術切除為主。若持續發展有可能經由淋巴轉移到肺部、肝臟等內臟,手術以外還需配合化療和放射性治療。
黑色素細胞癌
發生比率:4%~7%
東方人好發部位:手、腳末端,如手指、腳趾、手掌、腳掌、指甲,但也有可能出現在其他部位。
危險因子:過度日曬、曾經嚴重曬傷、體質、種族
症狀:長出新的黑斑、痣,或是原有的黑斑或痣變大、改變形狀。黑色素瘤會呈現不規則形狀、表面凸起,各種顏色都有可能。
黑色素瘤在常見的三種皮膚癌類型中,惡性程度最高,而且容易轉移。雖然只佔皮膚癌病例中的 4%~7%,但在所有皮膚癌去世的患者中,卻佔了約四分之三。
皮膚癌種類及症狀
| 基底細胞癌 | 鱗狀細胞癌 | 黑色素細胞癌 | |
| 佔皮膚癌比率 | 45%~50% | 約25% | 4%~7% |
| 好發部位 | 臉、頸、手 | 臉、耳、唇、前臂、小腿 | 手、腳末端,如手指、腳趾、手掌、腳掌、指甲 |
| 預後 | 早期治癒率接近100% | 早期治癒率超過90% | 惡性程度最高,而且容易轉移。 |
| 症狀 | 紅色、肉色或黑色的隆起,質地硬、皮薄,會逐漸變大,周圍可見微血管擴張,不會有疼痛感。有時會反覆潰瘍出血、結痂。 | 隆起的鱗狀硬塊,顏色通常偏紅,有時會出血、泛紅、角質化脫屑,容易有搔癢感。經常發展為蕈狀腫塊。 | 長出新的黑斑、痣,或是原有的黑斑或痣變大、改變形狀。黑色素瘤會呈現不規則形狀、表面凸起,各種顏色都有可能。 |
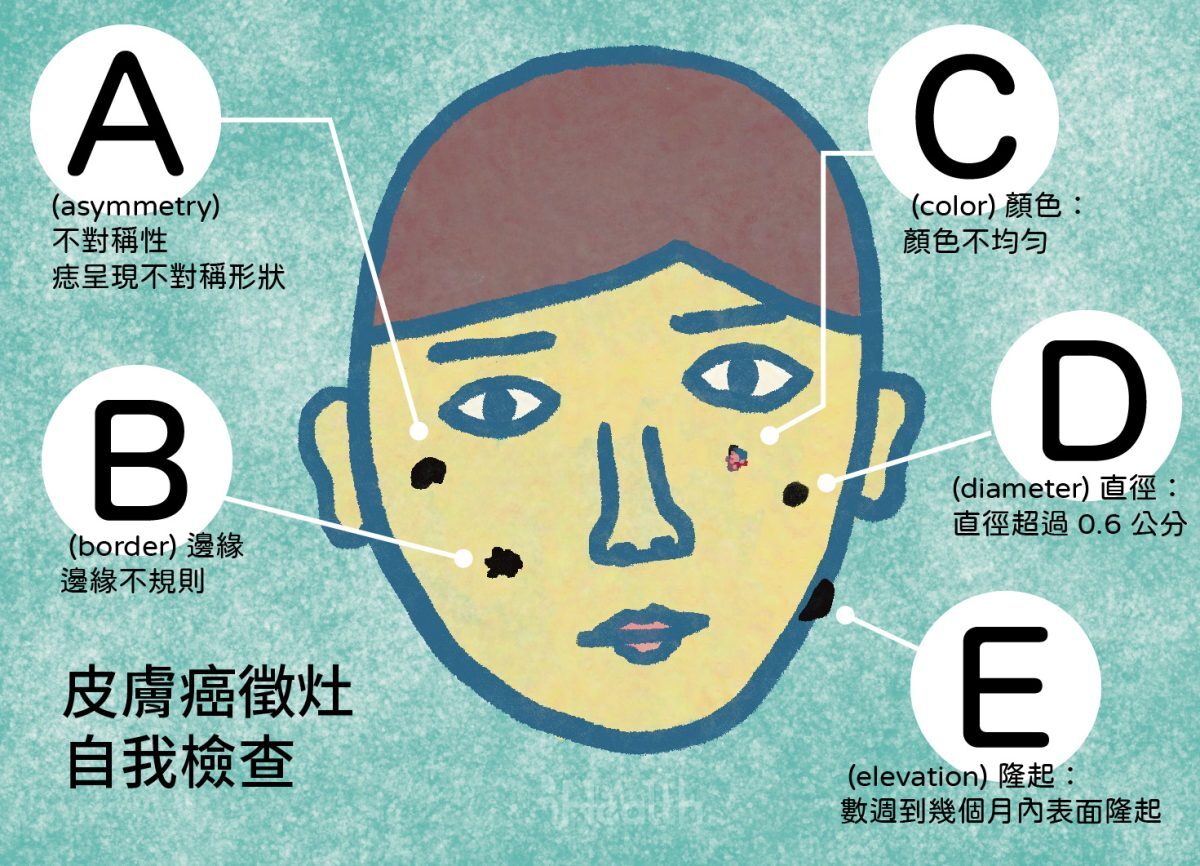
自我檢查
自我檢查身上黑痣的 ABCDE 五步驟:先天或後天生成的痣有以下變化,請儘早向醫師諮詢做進一步檢查,確認是否為皮膚癌的徵兆。
A (asymmetry) 不對稱性:痣呈現不對稱形狀
B (border) 邊緣:邊緣不規則
C (color) 顏色:顏色不均勻
D (diameter) 直徑:後天才出現的痣若超過直徑 0.6 公分,需特別小心。
E (elevation) 隆起:惡性的皮膚癌可能會在數週到幾個月內快速發展成表面隆起的型態。
皮膚癌檢查
- 理學檢查
- 組織切片檢查:切片取一些組織用顯微鏡檢查,來確認是否為惡性腫瘤
- 影像學檢查:當醫師判斷腫瘤有往皮膚深層發展,或懷疑有淋巴及其他器官轉移,則可輔以電腦斷層(CT),或是核磁共振(MRI) 做進一步的檢查。
- 基因檢測:黑色素細胞瘤的患者中,有 50%~70% 有 BRAF 基因突變,若檢測出有此特定的基因突變,則可考慮使用相對應的標靶藥物治療。
危險因子
- 需經常曝曬陽光的族群,如農夫、工人、運動員、船員等。
- 皮膚白皙:黑色素可以幫助抵禦紫外線,也因此黑色素較少的白種人或天生皮膚較白的人,罹患皮膚癌的風險較高。
- 痣多者:痣多的人,痣發生癌變的機率也比較高。
- 皮膚會經常接觸有害化學物質的族群。
- 經常受放射線照射。
預防方法
- 防曬:在戶外活動,或是雖在室內活動,但長時間會經由門窗照到太陽的地方,都要注意防曬。
延伸閱讀:快速舒緩曬傷的五種方式,教你正確防曬觀念 - 若患有日光性角化症,應積極治療,以免癌化。
- 避免接觸有害化學物質
- 多食用富含 beta 胡蘿蔔素、花青素、茄紅素的蔬果,如:紅蘿蔔、深綠色蔬菜、地瓜、南瓜、萵苣、藍紫色蔬果、番茄等。為抵禦紫外線,最佳食用時間為早上。
治療
光動力療法
在病灶上塗上感光藥物,等藥物在腫瘤內累積至足夠的時間,再以特定波長的光線照射病灶來活化感光藥物,透過光化學反應產生對細胞有毒性的自由基(單態氧),進而破壞或殺死癌細胞。
冷凍治療
使用液態氮對局部皮膚表面進行低溫破壞,用來治療早期皮膚癌,不適用於黑色素細包癌。
手術治療
用手術切除病灶。對於未出現遠端轉移的皮膚癌,手術是最主要的治療方式。手術方式有「電燒刮除術」、「莫氏顯微手術」、「傳統廣泛切除手術」,依據病灶的大小、腫瘤生長的部位、轉移的狀況、復發的風險等不一樣的病況,由醫師判斷最適用的手術方式。
放射線治療
放射線治療適用於以下三種狀況
手術後的輔助加強性放射線治療
手術後針對原腫瘤部位照射,清除殘餘的癌細胞,減少復發的機率
無法手術時的全程放射線治療
若是腫瘤長於不適合手術的部位,如臉部,而且腫瘤不大,可由醫師判斷使否直接放射線治療而不手術。
已發生轉移時的姑息緩和性放射線治療
若腫瘤已經轉移至淋巴或是其他器官,全身性的化學治療會是主要的治療方式。放射線治療則是用來抑制特定部位的腫瘤生長,以減輕不適。如特定部位疼痛,或是腫瘤壓迫到呼吸道導致呼吸困難。
化學治療
化學治療對「非黑色素細胞癌」的治療效果很有限,而對於「黑色素細胞癌」的治療,有約 20%~50% 的緩解率。但對於長期的療效仍然很有限。
標靶治療
標靶藥物用於黑色素細胞癌基因檢測 BRAF V600 突變陽性患者。
免疫治療
免疫治療適用於「黑色素細胞癌」的患者。用來重新活化免疫細胞,讓免疫細胞去攻擊癌細胞。
皮膚癌分期
基底細胞癌及鱗狀細胞癌分期
| 0期 | 腫瘤尚未侵犯真皮層,僅在表皮層發展 |
| 1期 | 腫瘤厚度 ≤ 2cm,沒有擴散到淋巴或其他器官 |
| 2期 | 腫瘤厚度 2 ~ 4cm,沒有擴散到淋巴或其他器官 |
| 3期 | 1 腫瘤厚度 ≥ 4cm ,有或無一顆 ≤ 3cm 的腫瘤同側淋巴轉移 |
| 2 腫瘤厚度 < 4cm ,有一顆 ≤ 3cm 的腫瘤同側淋巴轉移 | |
| 4期 | 有一顆 3-6cm 同側淋巴轉移,或腫瘤明顯侵犯頭骨或顱底並合併淋巴轉移,或是腫瘤轉移至其他器官。 |
黑色素細胞癌分期
| 0期 | 僅侵犯表皮 |
| 1 | 1A 腫瘤厚度 < 0.8mm,無潰瘍。 |
| 1B 腫瘤厚度 0.8~2mm,無潰瘍;或0.8~1mm,有潰瘍 | |
| 2期 | 2A 腫瘤厚度介於 1.01~2mm,有潰瘍;或腫瘤厚度介於 2.01~4mm之間,無潰瘍,無淋巴結轉移。 |
| 2B 腫瘤厚度介於 2.01~4mm之間,有潰瘍;或厚度 >4mm,無潰瘍,無淋巴結轉移 | |
| 2C 腫瘤厚度 >4mm,有潰瘍,無淋巴轉移。 | |
| 3期 | 3A 腫瘤厚度≤ 2mm,無潰瘍;或腫瘤厚度≤ 1mm,有潰瘍,顯微鏡下有 1~3 顆淋巴轉移 |
| 3B 腫瘤厚度 ≤ 4mm,無潰瘍;或厚度 ≤2mm,有潰瘍,有1-3顆肉眼可見淋巴結轉移;或有衛星撞轉移而無淋巴轉移或有通路中轉移。 | |
| 3C 腫瘤厚度 1mm~4mm,且有1-3顆肉眼可見淋巴轉移;或≥4顆淋巴轉移;或通路中轉移或衛星撞轉移同時合併淋巴轉移。 | |
| 3D 腫瘤厚度>4mm,有潰瘍,且大於4顆顯微鏡可見的淋巴轉移,無通路中轉移或衛星狀轉移;或通路中轉移或衛星撞轉移並合併大於2顆淋巴結轉移 | |
| 4期 | 腫瘤轉移至其他器官,或是已有遠端皮膚、淋巴結轉移。 |